Tieferer Einblick in ... DIAGNOSTIK 2 -
SEKRETION / PRODUKTION der Tränen-Komponenten
=> hier finden Sie eine vereinfachte Übersicht Diagnostischer Verfahren für das Trockene Auge
WÄSSRIGE Tränenbildung (SCHIRMER Test)
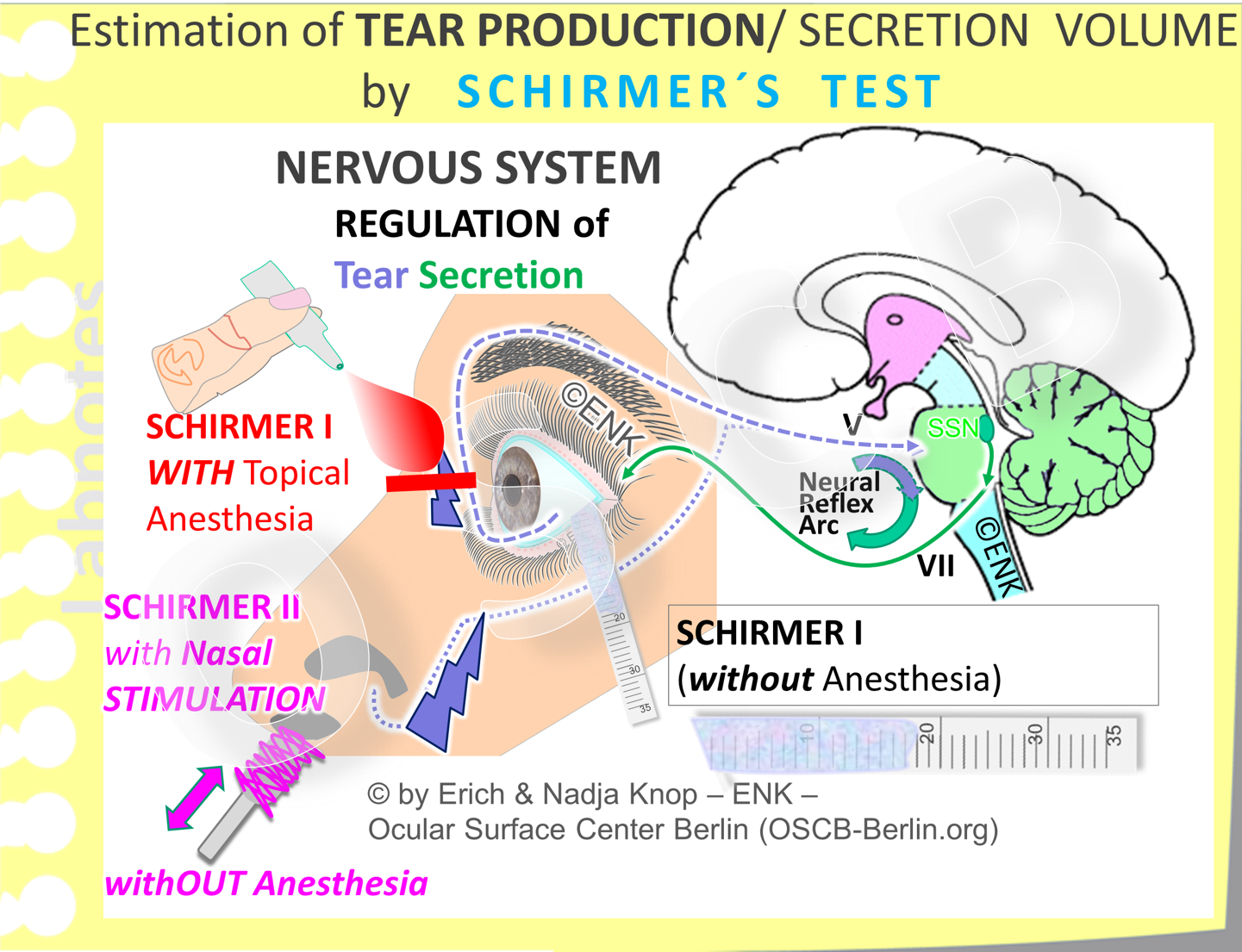
Der SCHIRMER Test, der die MENGE der TränenPRODUKTION als Benetzungs-Strecke auf einem Filterpapier-Streifen misst, ist wohl der älteste und am meisten verbreitete Test für die Tränenanalyse. Er wurde von Otto SCHIRMER im frühen 20. Jahrhundert (1903) entwickelt. Es wurden verschiedene Variationen dieses Tests eingeführt, z.B. mit oder ohne Lokalanästhesie oder mit einer nasalen Stimulierung des Tränenflusses.
Schirmer I (OHNE Oberflächen-Anästhesie)
Die am häufigsten durchgeführte Version, über die auch die meisten Erfahrungen und Daten verfügbar sind, ist sicher die Originale Version ohne topische Anästhesie der Augenoberfläche. Wenn 5,5 Millimeter Benetzung auf dem Streifen als Grenzwert angenommen werden zwischen normalen Probanden, die mehr als diese Benetzung haben, und einem pathologischem Sekretionsmangel, bei Benetzung einer kürzeren Strecke, dann liefert dieser Test relativ präzise Ergebnisse.
Bei diesem Grenzwert der Benetzung von 5,5mm ist die Sensitivität, definiert als die Fähigkeit Patienten mit Trockenem Auge zu erkennen, immerhin 85%. Die Spezifität, definiert als Fähigkeit falsch-positiv erkannte ´Trockene Augen´ zu vermeiden beträgt dann 83% - was bedeutet, dass nur in 17% Patienten fälschlich als ´Trockene Augen´ identifiziert werden. Der Schirmer -1 Test ist also im Prinzip gut geeignet um Patienten mit einem Trockenen Auge zu erkennen.
PRINZIP:
Der einfache originale Schirmer Test (SCHIRMER 1) sammelt die Tränen, die ohne topische Anästhesie während einer Zeitdauer von 5 Minuten produziert werden.
Die WÄSSRIGE SEKRETIONS-MENGE der Tränendrüsen wird durch den SCHIRMER Test gemessen. Dabei wird die wässrige Tränenflüssigkeit, die während einer Zeit von 5 Minuten gebildet wird, von einem Filterpapierstreifen, der über das temporale Drittel des Lidrandes hängt, aufgesaugt. Die Augenoberfläche und und die Tränendrüsen sind verbunden durch einen neuralen Reflexbogen für die Regulation der Sekretion. Er besteht aus den afferenten sensorischen (blaue unterbrochene Linie) und den efferenten Sekret-motorischen (grüne Linie) Nerven - zusammen mit dem Regulationszentrum im Hirnstamm mit dem efferenten oberen Speichelkern (dunkelgrün). Es gibt verschiedene Variationen des originalen Tests, die entweder mit einer zusätzlichen topischen Anästhesie oder, statt dessen, mit einer zusätzlichen nasalen Stimulation durchgeführt werden.
Ein standardisierter Filterpapierstreifen wird über das temporale Drittel des Lidrandes in den unteren Fornix gehängt. Ein Grund für diese Position mag die Tatsache sein, dass sie nahe an der Einmündung der Ausführungsgänge der Tränendrüse in den temporalen Konjunktivalsack liegt. Ein anderer Grund, den relativ rauen Papierstreifen nicht über den mittleren Lidrand zu platzieren, mag sicher eine potentielle Verletzungsgefahr der Hornhaut sein, wenn die Lider dann reflexartig geschlossen würden.
Der originale Schirmer Test (SCHIRMER-1 Test) sammelt die Tränen, die während einer Zeit von 5 Minuten ohne Anästhesie gebildet werden.
Typischerweise wird das Lid während er Wartezeit leicht geschlossen, wobei es auch hier verschiedene Techniken gibt, z.B. mit offenen Augen oder mit Blick nach oben, und 5 Minuten gewartet, die das Ergebnis aber vermutlich wenig beeinflussen.
Der Test misst dann die Tränen, die während dieser 5 Minuten vom Filterpapier aufgesaugt wurden. Das Filterpapier ist typischerweise kommerziell fertig vorbereitet als Streifen mit Längenmarkierung. Es besteht aus Whatman Papier No.1 oder Lackmuspapier. Da letztere zeigt eine Verfärbung an den benetzten Stellen, die auch nach dem Trocknen bestehen bleibt, was für eine Archivierung der Teststreifen-Ergebnisse nützlich ist.
Die benetzte Länge des Teststreifens über 5 Minuten wird hier also als Surrogat-Parameter für das Volumen der wässrigen Tränensekretion verwendet. Dieses setzt sich aus der gesamten wässrigen Sekretion der Augenoberfläche zusammen und erfasst daher nicht nur die Kapazität der (Haupt-) Tränendrüse sondern auch der kleinen akzessorischen Tränendrüsen von Krause und Wolfring, die näher am Konjunktivalsack liegen.
ERGEBNIS
Da der über den temporalen Lidrand im unteren Fornix hängende Filterpapierstreifen einen gewissen Reiz darstellt testet der Schirmer 1 Test also bereits eine stimulierte "Reiz-Sekretion" - und nicht eine sogenannte basale Tränensekretion. Daher gibt dieser Test der ´Reizsekretion´ eine gewissen Auskunft über die Kapazität der wässrigen Sekretion der Tränendrüsen und daher über ihre Gesundheit.
Schirmer I (mit Anästhesie )
Wenn eine topische Tropfanästhesie der Augenoberfläche angewendet wird blockiert dies die Stimulierung der Tränensekretion, die durch die Reizwirkung des rauen Filterpapierstreifens ausgelöst wird. Dadurch wird mit dieser Variante des Schirmer Tests, die SCHÍRMER-1 Test MIT ANÄSTHESIE genannt wird, die sogenannte basale Sekretion geprüft.
Gelegentlich wird eine Variation des Schirmer -1Tests mit einer topischen Tropfanästhesie durchgeführt, die einige Minuten, typischerweise 5min, vor dem Einsetzten des Filterpapierstreifens angewendet wird.
Die Lokalanästhesie macht die Prozedur besser erträglich, da das raue Filterpapier einen recht starken Reiz ausüben kann.
Diese Variation wird des originalen Schirmer-1 Tests wird als SCHIRMER 1 Test mit Anästhesie bezeichnet und kommt durch die Vermeidung der Reizung näher an die sogenannte ´basale´ Sekretionsrate heran, von der angenommen wird, dass sie ständig auch ohne Reizung abläuft. Allerdings ist das Konzept der ´basalen Sekretion´umstritten.
Allerdings korreliert dieser Test durch die Vermeidung einer Stimulierung nicht sehr gut mit der verfügbaren Kapazität der wässrigen Sekretion und damit der effektiven Leistungsfähigkeit der Tränendrüsen. Daher korreliert der Schirmer-1 Test mit Anästhesie schlechter mit einer Beschädigung des Oberflächenepithels in der Vitalfärbung.
Schirmer-1 Test MIT Nasaler STIMULATION) ... (Schirmer 2)
Der Schirmer-1 Test mit nasaler Stimulation wird als SCHIRMER-2 Test bezeichnet und ist eine Modifikation des originalen Tests (ohne Anästhesie) aber mit einer zusätzlichen Stimulation der nasalen Schleimhaut mit einem Baumwollstäbchen (´Q-Tipp´oder Ähnliches) während der gesamten Dauer (5 min) des Testes. Es ist dabei wichtig, tatsächlich auch die zwischen den Nasenmuscheln liegende Schleimhaut zu erreichen, da im Nasenvorhof noch die behaarte und weniger sensible normale Körperhaut vorkommt.
Dieser Test ist nützlich wenn das Ergebnis des normalen Schirmer-1 Tests ein grenzwertig niedrig-normales Ergebnis erbracht hat, aber dennoch der Verdacht besteht, dass eine Störung der wässrigen Tränensekretion vorliegen könnte. Der Schirmer-2 Test wird durchgeführt, um die maximale stimulierte Sekretionskapazität der Tränendrüsen zu testen. Das Resultat dieses Tests zeigt die beste Korrelation mit der Oberflächenschädigung, wenn diese mit dem Rose Bengal Vitalfarbstoff ermittelt wird.
SCHIRMER-2 Test: Der SCHIRMER-1 Test mit nasaler Stimulation ist eine Modifikation des einfachen Schirmer-1 Tests (ohne Anästhesie). Dabei wird die nasale Mukosa durch ein Baumwollstäbchen während der gesamten Dauer (5min) des Tests gereizt. Dieser Test ist nützlich, wenn der normale Schirmer-1 Test ein grenzwertig niedriges Ergebnis hatte. Der Schirmer-2 Test prüft die maximale Sekretionskapazität der wässrigen Tränendrüsen und die Ergebnisse dieses Tests zeigen die beste Korrelation mit einer Epithelschädigung bei Vitalfärbung mit dem Rose Bengal Farbstoff.
Diese interessante und wichtige Variation des Schirmer Tests durch nasale Stimulation wurde von Kazuo TSUBOTA in den frühen 1990er Jahren entwickelt. Die Grundlage für die nasale Schleimhautstimulation ist, dass die afferenten sensorischen Nervenfasern, die von hier zum Hirnstamm laufen, zum selben Hirnnerven (Trigeminusnerv) gehören, der auch die Augenoberfläche versorgt.
Entsprechend erhöht dieser Reiz nicht nur die reflektorische Sekretion in der Nase, die über die efferenten motorischen Fasern des Fazialisnerven verläuft, sondern die Stimulation wird auch auf die Fasern desselben Nervs übertragen, die zur Augenoberfläche verlaufen. Damit verstärkt sich zugleich auch die wässrige Sekretion der Tränendrüsen.
Der Grund hierfür liegt darin, dass die Sekretion der gesamten Kopfdrüsen, mit Ausnahme der Ohrspeicheldrüse, von demselben Nervenkern des Hirnstamms, den sogenannten oberen Speichelkern (Nucl. salivatorius sup., SSN) ausgeht, der in der nebenstehenden Zeichnung markiert ist.
Die nasale Stimulation erhöht die wässrige Sekretion erheblich um etwa 50%. Dies kann man aus Ergebnissen schließen, dass eine experimentelle nasale Oberflächenanästhesie, die den Stimulationseffekt blockiert, die sonst erhöhte Sekretion um zwei Drittel senkt, wie von Steven PFLUGFELDER und Kollegen berichtet wurde. Man darf daher annehmen, dass die starke Irritation, die offenbar durch nasale Stimulation ausgelöst wird, eine maximale sekretorische Stimulation für die Tränensekretion darstellt und daher auch die maximale Leistungsfähigkeit der wässrigen Tränendrüsen anzeigt.
Diese Vermutung würde erklären, warum der Schirmer-2 Test bei Rose Bengal Vitalfärbung die höchste Korrelation mit der Epithelschädigung der Augenoberfläche zeigt, wie von TSUBOTA in einer weiteren Studie über die Bedeutung der reflektorischen Sekretion gezeigt wurde. Der Schirmer-2 Test mit nasaler Stimulation scheint daher den effektiven funktionellen Status der Tränendrüsen korrekter anzuzeigen als der normale Schirmer-1 Test.
In Übereinstimmung damit, zeigt der Schirmer-2 Test mit nasaler Stimulation tatsächlich, dass Patienten mit mit einem Trockenen Auge durch Sjögren Syndrom hier niedrige Werte haben als Patienten mit einem Trockenen Auge ohne Sjögren Syndrom wie FUJISAWA und Kollegen berichtet haben. Der Schirmer-2 Test ist also geeignet, um in Zweifelsfällen die Diagnose eines Sjögren Syndroms wahrscheinlicher zu machen. Diese Ergebnisse stimmen gut mit der chronisch-entzündlichen auto- immunologischen Pathogenese beim Sjögren Syndrom überein, die zu einer Drüsenzerstörung mit einer Reduzierung der effektiven Sekretionskapazität führt.
LIPID AUSSCHÜTTUNG - DIAGNOSTISCHE EXPRESSION der MEIBOMDRÜSEN
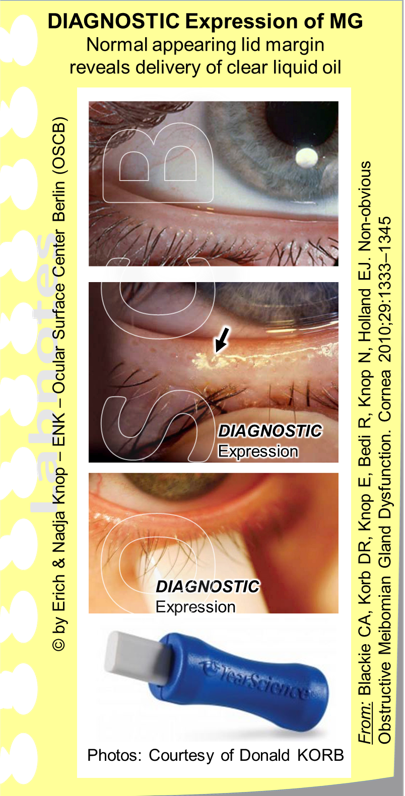
DIAGNOSTISCHE EXPRESSION der Meibomdrüsen.Bei einem unauffällig aussehenden Lidrand (obere Abbildungen) ist nicht unmittelbar klar, ob die Meibomdrüsen wirklich aktiv sind. Aktiv bedeutet dabei, ob sie normales flüssiges klares Öl durch die Drüsenöffnung auf den hinteren Lidrand ausschütten können wenn ein leichter Druck auf sie ausgeübt wird wie er auch durch die Lidspannung bei einem normalen Lidschlag auftritt. Der Test auf die freie Durchgängigkeit der Drüsenöffnungen ist daher das Ziel der DIAGNOSTISCHEN EXPRESSION. Wenn milder Druck ausgeübt wird z.B. einfach mit dem Finger auf den äusseren Lidrand (mittlere Abbildung) oder mit einem speziellen standardisierten Instrument (Meibomdrüsen Evaluator, MGE TearScience Inc. - untere Abbildungen) dann wird eine normale Drüse klares Öl ausschütten, dass eine kleine Pfütze um die Drüsenöffnung herum bildet (Pfeil in mittlerer Abbildung). Eine inaktive Drüse dagegen schüttet kein Öl aus, was typischerweise an einer obstruktiven MDD liegt.
Der einfachste Test für die effektive Funktionalität, bzw. die ´Aktivität´ einer Meibomdrüse ist die DIAGNOSTISCHE Drüsen-EXPRESSION. Dies ist ein Test für die normale AUSSCHÜTTUNG von bereits fertig produziertem Öl, aus dem Gangsystem der Meibomdrüsen auf den hinteren Lidrand.
Die DIAGNOSTISCHE EXPRESSION ist praktisch das ´ölige Äquivalent´ des Schirmer Tests für die wässrige Sekretion, denn:
sie testet die Verfügbarkeit des Sekretionsproduktes auf der Augenoberfläche - was im Fall der Meibomdrüsen eher äquivalent mit der FREISETZUNG des Öls auf den Lidrand ist
aus den holokrinen Meibomdrüsen, deren eigentliche Sekret-Bildung tief im Inneren der Drüsen in den sekretorischen Endstücken abläuft.
Es gibt allerdings Unterschiede zum Schirmer Test da die Diagnostische Expression
nicht das Volumen des Sekretes testet
sondern ob Sekret freigesetzt wird, also
ob die Drüsenöffnungen offen sind und daher das Sekret - hier das Öl - frei abfliessen kann wenn nur ein leichter Druck auf die Drüse ausgeübt wird
oder ob die Drüsenöffnung blockiert ist - was den typischen Fall bei der obstruktive Meibomdrüsen Dysfunktion MDD darstellt.
wenn die Verstopfung nicht sichtbar ist, ist dies ein Fall von Nicht-Offensichtlicher MDD (NOMDD).
es ist auch der Fall denkbar, dass eine Meibomdrüse auch ohne Verstopfung kein Sekret entleert weil nichts gebildet wurde - aufgrund einer Zerstörung von sekretorischem Drüsengewebe.
dieser Fall scheint aber nach momentanem Wissensstand selten zu sein.
Diagnostische Expression wird mit sehr geringem Druck ausgeführt ... und darf nicht mit einer Therapeutischen Auspressung verwechselt werden
Die Diagnostische Expression des Meibomöls wird mit sehr mildem Druck ausgeführt, der von der Hautseite des Lides auf die vordere Lidkante ausgeübt wird, um zu prüfen, ob normales klares flüssiges Meibomöl sich leicht aus den Öffnungen der Meibomdrüsen entleert. Dies ist ein Nachweis, dass normales Öl im Gangsystem verfügbar ist und durch den sehr leichten Lidrand-Druck, der beim normalen Lidschlag auftritt, auf den Lidrand und Tränenfilm freigesetzt werden kann.
Solch ein geringer physiologischer Druck liegt in der Grössenordnung von etwa 1,25 g/cm2, wie Donald KORB, Boston, MA, der Entwickler dieses Tests, festgestellt hat. Druck in dieser Grössenordnung kann einfach durch leichten Druck mit dem Finger ausgeübt werden. Zur Standardisierung der Untersuchung ist es natürlich von Vorteil, wenn ein standardisierter Druckapplikator verwendet wird - der Meibomdrüsen Evaluator (MGE), der von der Firma TearScience verfügbar ist (siehe Abbildung). Dies ist ein einfaches und preiswertes kleines Instrument, um sicherzustellen, dass die Diagnostische Expression immer in reproduzierbare Weise mit dem richtigen Druck ausgeübt wird und daher die Ergebnisse vergleichbar sind.
Standardisierung Des Druckes ist erstrebenswert für eine Standardisierung der Test-Ergebnisse
Ein standardisierter geringer Druck ist von Vorteil:
um einen zu hohen Druck auf das Augenlid und daher auch auf den Augapfel zu vermeiden, was schwerwiegende Effekte haben könnte.
da die beabsichtigte Diagnostische Expression zur Prüfung einer Störung klar unterschiedlich sein muss von einer Therapeutischen Expression der Meibomdrüsen, die ja die Absicht hat verstopfte Drüsen zu entleeren.
obwohl eine Therapeutische Expression typischerweise wesentlich höhere Drücke zur Entleerung der Drüsen benötigt, kann doch eine Diagnostische Expression kontinuierlich in eine Therapeutische übergehen wenn der Druck zu hoch wird.